2025年06月11日
京都市伏見区「医療法人社団沖医院」
の
ピロリ菌などのリスクに
着目した胃カメラ検査で
胃・食道・十二指腸がんを早期発見

京都市伏見区に位置する当院は、「医療判断」を重視した内視鏡検査をおこなっています。胃カメラを行う医師に求められる最も重要な技能は、胃カメラで見つかったいくつかの異常所見を「直ちに治療の必要なもの」「時間をおいて改めて観察した方がよいもの」「放っておいてもよいもの」のいずれに該当するのかを判断する能力なのだと考えています。当院で見つかる食道がん・胃がんのうち10%は初回の組織検査ではがんではないという結果が出ています。生検結果だけを判断材料にしてしまうと10%は見逃されてしまうのです。初回の組織検査でがんと診断されなくても、なおがんを疑って経過をみてゆくかどうか・・・これは組織検査を行う前にしっかりと観察していたかどうかで決まってしまいます。当たり前といえば当たり前ですが、まずはしっかりと観察することが何よりも重要なのです。がん家系、がんの治療歴、飲酒・喫煙、ピロリ菌感染の有無・・・このような情報からリスクの高いところを特に注意して観察し、がんの早期発見に役立てています。患者さんから提供して頂く情報はとても重要です。病気のリスクを踏まえて診療を行うことを肝に銘じています。鎮静剤を使用して苦痛を軽減しながらも、正確な診断のために詳細な観察を徹底。食道・胃・十二指腸の病変一つひとつを丁寧に観察し、治療が必要かどうかを慎重に判断します。また、定期的な検査の重要性をお伝えし、リスク要因に応じた検査間隔を提案しています。
院長よりメッセージ


院長沖 映希
Teruki oki
当院の胃カメラ検査では、ピロリ菌感染歴やお酒で顔が赤くなる 「フラッシャー」体質など、胃・食道がんのリスク要因に特に注目しています。現在発見される胃がんのほとんどはピロリ菌除菌に成功した方から発生しており、除菌だけで安心はできません。もちろん悪い病気は無いに越したことはありませんが、万一悪い病気が生じた場合のことを考えて備えておく必要があります。当院では常にそのための準備を整えています。
featuresfeatures医療ライターから見た
医療法人社団 沖医院の
胃カメラ検査の特徴
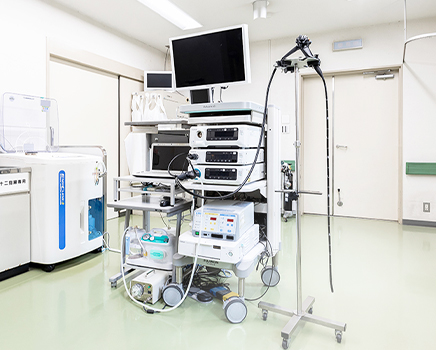
検査の快適さと
正確な診断の両立
沖医院では、患者さまの快適さも大切にしながらも、それ以上に正確な診断を優先する姿勢が明確です。近年普及している経鼻内視鏡(鼻から入れる胃カメラ)は用意していますが、あえて積極的には推奨していません。通常の内視鏡に比べ、経鼻内視鏡は得られる情報量が少ないことが難点です。「病気は無いに越したことはないけれども、病気があったときに医療判断を誤らないこと」が重要です。これは車の運転や自然災害への対策と似ています。事故が無いこと、自然災害の無いことを前提に安全対策を行うとしばしば間違いが起こってしまいます。鎮静剤を用いて楽に検査、でもしっかり観察する。これを胃カメラ検査の柱にしています。

ピロリ菌除菌後の
定期検査の重要性を啓発
沖医院では「ピロリ菌さえいなくなればすべてOK」という誤解を解くための啓発に力を入れています。最新の医学情報を踏まえた予防医学の視点から、患者さまお一人ひとりのリスク要因に応じた検査間隔の提案がおこなわれています。

詳細な観察と
判断の精度にこだわる
検査技術
沖医院の胃カメラ検査では、一つひとつの病変を丁寧に観察し、詳細な情報を得ることに重点を置いています。これは単なる丁寧さではなく、判断の精度に直結する重要なポイントです。生検結果と内視鏡所見に不一致があった場合でも、総合的な判断で次のステップを誤らないよう細心の注意を払っています。患者さまの命を守るための「見逃さない」診療哲学が随所に感じられます。
interviewinterview院長 「沖 映希(おき てるき)先生」に独自取材

胃カメラ検査において、先生が特に重視しているポイントはありますか?
胃カメラ検査では、大腸カメラとはまた違った難しさがあります。特に重視しているのは、
- 正確な観察
- 適切な判断
食道、胃、十二指腸のそれぞれに特有の難しさがあり、特に胃カメラでは単に病変を見つけるだけでなく、「治療が必要かどうか」の判断が非常に重要になります。
1回の検査でも粘膜のちょっとした発赤やくぼみ、荒れた部分など多くの所見が見つかります。これらを「治療が必要なもの」と「経過観察でよいもの」に正しく振り分けることが医師の重要な役割です。
そのためには詳細な観察が不可欠で、病変一つひとつを丁寧に観察し、できるだけ詳細な情報を得るよう心がけています。この判断を誤ると、本来治療が必要な病変を見逃してしまうことになりかねませんからね。
どんな症状があれば胃カメラ検査を受けるべきですか?
胃カメラ検査を受けるべき症状や状況には、以下のようなものがあります。
- 胃の不快感や痛みが2週間以上続く場合
- 食後の胸やけが頻繁にある
- 食べ物や飲み物を飲み込みにくい
- 嘔吐が続く
- 原因不明の体重減少がある
- 食欲不振が続く
このような場合は検査をおすすめします。
また、次のような状況では、症状の有無にかかわらず定期的な検査が重要です。
- ピロリ菌に感染したことがある方(除菌成功者も含む)
- 胃がんや食道がんの家族歴がある方
- 「フラッシャー」体質で飲酒・喫煙習慣がある方
- 過去に胃・食道の前がん病変が見つかったことがある方
- 慢性胃炎や萎縮性胃炎と診断されたことがある方
さらに、50歳を超えたら症状がなくても一度は胃カメラ検査を受けることをおすすめします。バリウム検査で異常を指摘された場合も、胃カメラ検査による精密検査が必要です。
胃カメラは胃だけでなく、食道や十二指腸も観察できるため、上部消化管全体の健康状態を把握するのに役立ちます。不安がある場合は、ぜひ一度ご相談ください。
その「フラッシャー」とはなんですか?
お酒を飲むと顔が赤くなることを「フラッシャー」と呼ばれます。体質の方は、特に食道がんのリスクが高いことが知られています。これは生まれて初めてお酒を飲んだときに顔が真っ赤になる方に見られる現象です。
この体質の方はアルコールを分解する酵素(アルデヒドデヒドロゲナーゼ)の活性が低く、アルコールが体内でアセトアルデヒドという有害物質に変わった後、それをうまく分解できません。このアセトアルデヒドが食道がんの原因になるのです。
さらに、フラッシャーの方が喫煙もする場合、食道がんのリスクは相乗的に高まります。また、最近の研究では、こうした体質の方は胃がんのリスクも高まる可能性が指摘されています。
興味深いことに、お酒を飲み続けることで顔が赤くならなくなった方(いわゆる「鍛えられた」状態)も注意が必要です。顔が赤くならなくなっても、体内ではアセトアルデヒドの蓄積が続いており、むしろリスクが高まっている可能性があります。
胃カメラの検査は鼻から入れる方法もあると聞きましたが、どちらがよいですか?

確かに近年は鼻から入れる経鼻内視鏡が普及してきており、当院でも用意はしていますが、積極的にはおすすめしていません。
その理由は、経鼻内視鏡の難点として「病変があったときに詳細な情報を得ることができない」点が挙げられるからです。胃カメラ検査の目的は単に楽に受けることではなく、病気を正確に診断することにあります。経鼻内視鏡は通常の内視鏡と比べると機能面で限界があり、軽自動車と普通車の違いのようなものです。
内視鏡技術は二つの方向へと進化しています。
- 径を細くする方向
- 病変からより詳細な情報を得る方向
理想は細くても機能が充実したスコープですが、そのような機器の登場にはまだ時間がかかりそうです。
当院では、検査の快適性も大切にしながらも、正確な診断を最優先に考え、通常は口からの内視鏡検査をおこない、必要に応じて鎮静剤も使用して患者さまの負担を軽減しています。
胃カメラ検査で組織検査をすることがありますが、その正確性はどうなのでしょうか?

胃カメラ検査での組織検査(生検)は重要な診断手段ですが、意外にも100%正確とは言えない面があります。実はがんの部分から組織を採取したとしても、病理検査でがんという結果が出るとは限らないのです。これは一般の方には意外かもしれませんが、医療現場では知られている事実です。
がんからサンプルを取っても、組織の一部だけを検査するため、その部分にがん細胞が含まれていなければ陰性と判断されることがあります。これをサンプリングエラーといいます。
だからこそ、内視鏡での詳細な観察が非常に重要になります。胃カメラでくわしく観察し、がんが強く疑われるにもかかわらず病理検査でがんと診断されなかった場合は、短い期間をおいて再検査することでがんを見逃さないようにします。
逆に、不十分な観察で病理検査のみに頼ると、たとえ実際にはがんであっても見逃してしまう危険性があります。
内視鏡で専門医の目と経験、そして生検の結果を総合的に判断することが重要なのです。
ピロリ菌と胃がんにはどのような関係がありますか?
ピロリ菌と胃がんの関係は非常に強く、1990年代にWHOがピロリ菌を「確実な発がん因子」と認定しました。現在発見される胃がんのほとんどは、実はピロリ菌感染の既往がある方、特にピロリ菌除菌に成功した方に発生しています。
興味深いことに、現在ピロリ菌に感染している状態での胃がんは医療現場でも珍しくなってきました。多くは「昔ピロリ菌がいて、今はいなくなっている人」から発生しています。
ここで誤解してはならないのは、「ピロリ菌さえいなくなればすべてOK」というわけではないということです。ピロリ菌除菌後も胃の粘膜は完全には元に戻らず、がんのリスクが残る場合があります。そのため、ピロリ菌除菌が成功した方も定期的に胃カメラ検査を受けることが重要です。
近年では、ピロリ菌以外の胃がんリスク要因(特定のウイルス、自己免疫性胃炎、特殊な組織型など)も注目されていますので、症状がなくても定期的な検査をおすすめします。
胃がんと食道がんのリスク要因について教えてください。
胃がんと食道がんではリスク要因が異なります。
両者の違いを教えてください
胃がんの最大のリスク要因はピロリ菌感染ですが、それ以外にも塩分の多い食事、喫煙、遺伝的要因などが知られています。また、最近の研究ではピロリ菌除菌後の方でのアルコール摂取と胃がんの関連も指摘されています。興味深いことに、1990年代の研究ではアルコールと胃がんの関連は明確ではありませんでしたが、ピロリ菌除菌が広まった2010年代以降、この関連性が注目されるようになりました。
食道がんのリスク要因としては、飲酒と喫煙が大きく関わっています。特に先述のフラッシャー体質の方がアルコールを摂取すると、アセトアルデヒドが食道粘膜を傷つけ、がんのリスクを高めます。さらに喫煙が加わると、そのリスクは相乗的に上昇します。
胸やけや逆流性食道炎が長期間続く方も、バレット食道という状態を経て食道がんになるリスクが高まります。温かい飲食物の習慣的な摂取も、食道がんのリスクを高める可能性があります。
どちらのがんも早期発見が非常に重要ですので、リスク要因がある方は定期的な検査をおすすめします。
胃カメラ検査は何歳から受けるべきですか?
胃カメラ検査の開始年齢や頻度は、個人のリスク要因によって変わります。
一般的には、ピロリ菌感染の有無が重要な判断基準になります。
ピロリ菌に感染したことがある方(除菌成功者を含む)は、40歳頃から1〜2年に一度の検査をおすすめします。これは京都市の内視鏡検診でも2年に一度の検査が推奨されています。
ピロリ菌に感染したことがない方でも、50歳を過ぎたら一度は検査を受けることをおすすめします。また、フラッシャー体質で飲酒習慣がある方や喫煙者、家族に胃がんの既往がある方は、より早い時期からの検査が望ましいでしょう。
胸やけや胃の不快感が続く場合、食事中や食後の痛み、体重減少、食欲不振などの症状がある場合は、年齢にかかわらず医療機関を受診し、胃カメラ検査の必要性について相談することをお勧めします。
胃カメラ検査は怖いですが、楽に受ける方法はありますか?
胃カメラ検査に対する不安や恐怖は多くの方が感じられることです。当院では検査の正確性を保ちながらも、できるだけ苦痛の少ない検査を心がけています。
当院では鎮静剤の使用をおこなっています。鎮静剤は睡眠薬に近い成分で、リラックスした状態で検査を受けることができ、多くの方が検査中の記憶があまりない状態で終えることができます。
経鼻内視鏡(鼻から入れる胃カメラ)も選択肢の一つですが、先ほど説明したように観察能力に限界があるため、状況に応じた適切な選択が必要です。
また、内視鏡技術は年々進化しており、スコープも細くなり操作性も向上しています。
検査に対する恐怖心があると体が緊張し、かえって苦痛を感じやすくなることがあります。事前に担当医や看護師に不安をお伝えいただければ、個別に対応させていただきますので、遠慮なくご相談ください。
ピロリ菌検査と除菌について教えてください
ピロリ菌検査と除菌は胃がん予防の重要な柱です。わが国の胃がん死亡者数は減少しています。この一番の立役者はピロリ菌の除菌治療が保険で行えるようになり、たくさんの方が除菌に成功されたからです。ピロリ菌を除菌すると胃がんは(ゼロにはなりませんが)減少します。
ピロリ菌検査と除菌は胃がん予防の重要な柱です。わが国の胃がん死亡者数は減少しています。この一番の立役者はピロリ菌の除菌治療が保険で行えるようになり、たくさんの方が除菌に成功されたからです。ピロリ菌を除菌すると胃がんは(ゼロにはなりませんが)減少します。
ではピロリ菌が住み続けると全員が胃がんになるのか?といえばそうでもなさそうです。ピロリ菌感染が持続した場合でも一生のうちで胃がんに罹る確率は15-20%程度と言われており、ピロリ菌が住み続けていても胃がんにならない方の方が実際には多いです。当院では「結局胃がんにならないかもしれないし、その方が良いのだけれども、胃がんに罹る確率を下げるために除菌しておくことをお勧め」しています。
ピロリ菌検査には、PCR検査、血液検査、尿素呼気試験、便中抗原検査、内視鏡検査時の組織生検などがあります。それぞれ特徴があり、状況に応じて適切な検査方法を選択します。胃カメラ検査と同時にピロリ菌検査もおこなうこともあります。
ピロリ菌が「現在」胃の中に住んでいるかどうかを調べるためにはPCR検査、尿素呼気試験、便中抗原、迅速ウレアーゼテストのいずれかを用います。大切なことは、血液検査でピロリ菌の抗体が陽性だということと「現在」ピロリ菌が胃の中に住んでいるということは別だ、ということです。血液検査結果だけでピロリ菌の除菌治療はしないように、という注意喚起が各方面からなされていますがまだまだ十分に浸透していないようです。不必要な除菌治療を受けた方も多いのではないかと思っています。
ピロリ菌の標準的な治療は、2種類の抗生物質と胃酸を抑える薬を組み合わせた「3剤併用療法」で、7日間の内服治療をします。この治療で約70〜80%の方が除菌に成功しますが、失敗した場合は薬を変えて再度治療をおこないます。除菌治療がうまくいったかどうかの除菌判定は必ず行うべきです。やっつけたつもりでも実は・・・ということがあるからです。除菌判定に適した検査法は「現在」胃の中に住んでいるかどうかを調べるために用いた方法のうちPCR検査、尿素呼気試験、便中抗原のいずれかで行います。
重要なことは、除菌に成功してもそれで終わりではないということです。ピロリ菌によってすでに変化した胃粘膜は完全には元に戻らないため、定期的な胃カメラ検査が必要です。特に萎縮性胃炎の範囲(程度)が強い方は注意が必要です。
ピロリ菌除菌は胃がんのリスクを下げることが証明されていますが、ゼロにするわけではありません。除菌後も1年に1回程度の定期的な胃カメラ検査を受けることをおすすめします。
十二指腸がんについて教えてください。テレビでも取り上げられていましたが、実際はどうなのでしょうか?
十二指腸がんは消化管のがんの中でも比較的まれながんですが、診断や治療が難しいという特徴があります。
十二指腸は胃の出口から空腸につながる小腸の最初の部分で、膵臓や胆管と密接に関連している重要な器官です。このややこしい場所にリンパ節転移が疑われるようながんができたとき、それを根治治療するために十二指腸を含めて膵臓や総胆管、胃の一部を一括して切除するような、とてもおおきな外科手術になることがあります。また、粘膜だけにとどまるようなごく早期の十二指腸がんであっても、十二指腸は壁が非常に薄いため内視鏡(胃カメラ)で治療することもとても難しいです。
十二指腸がんが厄介なところは他にもあります。内視鏡治療前に生検を行ってしまうと内視鏡治療自体がさらに困難になるのです。このためもし内視鏡治療で根治できそうな十二指腸がんが見つかった場合は、生検を行わずに直接内視鏡治療を行うことが多いです。十二指腸がんの診断は食道や胃に比べてまだまだ発展途上です。粘膜内にとどまる浅いがんなのか、リンパ節転移をきたすような深いがんなのか、を内視鏡で正確に診断する方法はまだ確立されていません。がんなのか、その一歩手前の良性腫瘍(腺腫)なのか、この病理診断も施設や病理医によってずいぶんと差があって統一されていません。
いろいろとややこしい十二指腸がん・・・現状では十二指腸にがんを疑う病気を見つけた場合、内視鏡治療で根治できそうであれば生検せずに高度な専門性を持った医療機関での治療をお勧めする、というのが当院の方針です。

Doctordoctorこの記事の監修医師

沖 映希 院長
医療法人社団 沖医院
京都府立医科大学を平成6年に卒業し、医学博士号を取得。昭和43年に先代院長である父より医院を引き継ぎ、現在も同地で診療をおこなっている。「楽に 正確に 迅速に」をモットーに、患者さまの負担を軽減しながらも正確な診断を心がけて治療にあたっている。専門は消化器領域(食道・胃・大腸・肝臓・膵臓)を幅広くカバーし、特に内視鏡検査・治療に精通。大腸カメラ検査では安全性を最重視し、胃カメラではピロリ菌除菌後の経過観察の重要性を啓発。また腸内細菌と全身の健康との関係にも造詣が深く、腸活指導もおこなう。患者さまとの対話を大切にし、症状や検査結果を総合的に判断する診療姿勢が特徴。「命に関わる病気の早期発見」を第一に考え、一人ひとりに最適な医療を提供し続けている。